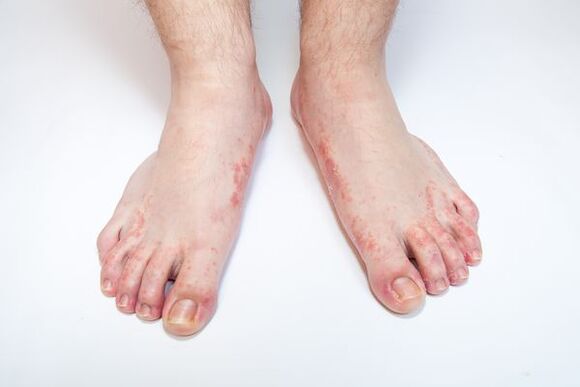
parada de micose(dermatofitose, Tinea pedis) - uma doença da pele dos pés, causada por fungos patogênicos ou oportunistas. As alterações na pele dos pés são caracterizadas por descamação, acompanhada de coceira. Com lesões graves, no fundo de pele vermelha e edematosa, aparecem erosões, fissuras profundas nas plantas dos pés e nos espaços interdigitais, que são acompanhadas de dor e dificultam a marcha.
O surgimento de drogas antifúngicas modernas melhorou a situação epidemiológica, mas o pé de atleta continua sendo um dos problemas mais significativos em dermatovenereologia. O uso de alguns medicamentos é limitado em idosos e pacientes com doenças crônicas.
Prevalência do pé de atleta
Segundo a Organização Mundial da Saúde (OMS), cerca de 1/3 da população mundial sofre com doenças fúngicas, das quais as mais comuns são as micoses nos pés, cuja incidência vem crescendo anualmente.
Segundo os dermatologistas, 10-20% da população adulta sofre de micoses nos pés, nos homens a doença ocorre 2 vezes mais do que nas mulheres, nos idosos com mais frequência do que nos jovens. Com mais de 70 anos, a micose do pé é registrada em cada segundo paciente, que está associada a um aumento das alterações metabólicas e vasculares concomitantes (diabetes mellitus, varizes, etc. ). O fungo do pé está sendo cada vez mais diagnosticado em crianças.
Milhões de pessoas são atualmente afetadas por esta doença. Em risco estão os trabalhadores de várias profissões: mineiros, atletas e militares.
Causas do pé de atleta
As causas mais comuns de micose dos pés são fungos dermatomicetos: Trichophyton rubrum (90%), Trichophyton mentagrophytes, menos frequentemente Epidermophyton. Às vezes, o pé de atleta pode ser causado por fungos do gênero Candida.
Fatores de risco para pé de atleta:
- Exógeno (externo): microtrauma da pele dos pés (calos, calos), rachaduras, transpiração excessiva, uso de sapatos apertados, sapatos feitos de materiais artificiais, não cumprimento das regras de higiene pessoal, lavagem irregular dos pés e má secagem com toalha .
- Endógena (interna): veias varicosas e distonia vegetovascular, que levam ao suprimento insuficiente de sangue para a pele dos pés; hipovitaminose; tomar glicocorticosteróides, drogas citostáticas, antibacterianas e estrogênio-progesterona, que reduzem a imunidade geral do corpo.
A infecção com micose dos pés pode ocorrer diretamente de uma pessoa doente, podendo também ser transmitida por contato domiciliar (na piscina, balneário, na academia, por meio de calçados, toalhas, tapetes, etc. ).
Se sentir sintomas semelhantes, consulte o seu médico. Não se automedique - é perigoso para a sua saúde!
Sintomas do pé de atleta
Os principais sintomas da micose dos pés:
- coceira;
- pequenas rachaduras;
- eritema (vermelhidão);
- descamação;
- bolhas;
- queratinização da pele;
- odor desagradável e pungente;
- sensação de queimação e dor.
Os primeiros sinais de micose dos pés se manifestam na forma de coceira e queimação nas dobras interdigitais dos pés, a pele começa a descascar, rachar, avermelhar, há sinais de inchaço e inflamação. As complicações podem se desenvolver na forma de assaduras e eczema da pele.
Variedades de micose do pé:
- apagado - manifestado por coceira moderada e vermelhidão da pele;
- aguda - acompanhada de coceira intensa e lesões cutâneas em forma de rachaduras; (onicomicose) - manifestada por danos nas lâminas ungueais, que se tornam espessas e mudam de cor;
- oprelovidny - áreas de choro são formadas;
- escamosas - escamas lamelares aparecem;
- hiperceratótico - acompanhado de erupções cutâneas em forma de pápulas e placas nos arcos dos pés;
- disidrótico - prossegue com o desenvolvimento de edema, áreas exsudativas e vesículas.
Patogênese da micose nos pés
A pele é o maior órgão do corpo humano, correspondendo a 15% do peso corporal total. Desempenha muitas funções, principalmente protege o corpo dos efeitos de fatores externos de natureza física, química e biológica, da perda de água e também participa da termorregulação. A pele é composta por três camadas: epiderme, derme e gordura subcutânea.
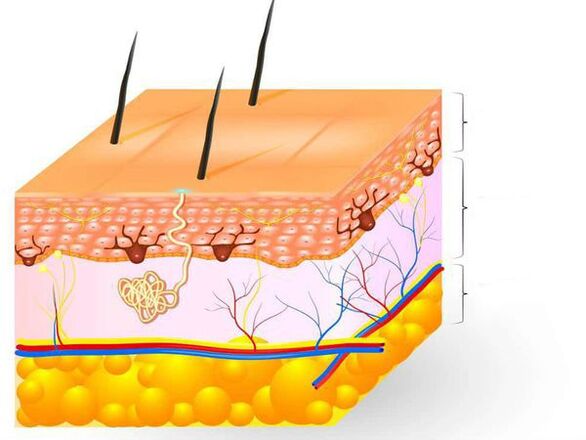
A epiderme (camada externa da pele) é a principal barreira à penetração de fungos na pele. É um epitélio escamoso estratificado queratinizado, que, por sua vez, é constituído por cinco camadas e desempenha a função de barreira. Os queratinócitos são as principais células da epiderme. Eles contêm a proteína queratina, que cria a camada externa da pele e lhe dá elasticidade e força. As células queratinizadas da epiderme são constantemente esfoliadas.
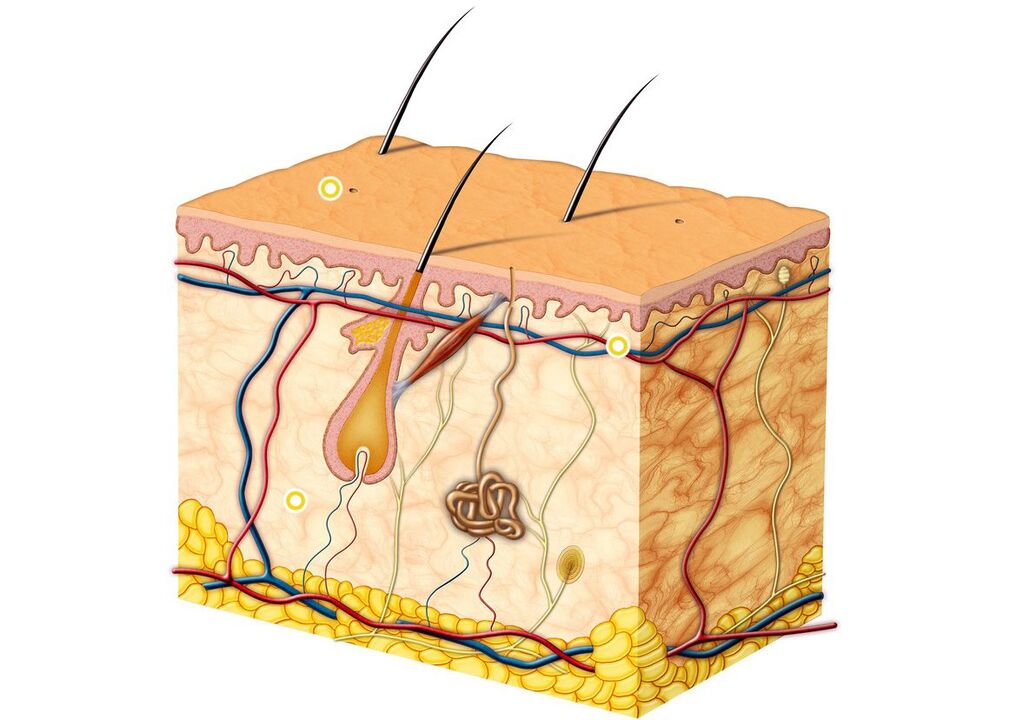
Dermatomicetos produzem enzimas chamadas queratinases que quebram a queratina. Devido a isso, os fungos penetram nas camadas superficiais da pele, onde continuarão a existir no futuro. A parede celular dos dermatomicetos contém mananas, substâncias que podem suprimir a imunidade celular local. O fungo T. rubrum, devido à ação dos manans, impede a reprodução dos queratinócitos, com isso, a descamação das escamas córneas da superfície da pele diminui e desenvolve-se uma infecção crônica.
Classificação e estágios de desenvolvimento da micose dos pés
O código de acordo com a Classificação Internacional de Doenças da 10ª revisão (CID-10) é B35. 3.
Classificação dependendo do patógeno:
- Ceratomicose (pitiríase versicolor).
- Dermatofitose (microsporia, tricofitose superficial, micose dos pés, micose da pele lisa, micose das pregas inguinais, onicomicose).
- Candidíase (candidíase da pele, unhas).
- Micoses profundas (blastomicose, esporotricose, cromomicose).
Classificação de acordo com a CID-10
- B35. 1 Micose de unhas.
- B35. 2 - Micoses das mãos.
- B35. 3 - Micose dos pés.
- B37. 2 - Candidíase da pele e unhas.
Classificação de localização:
- Micose da pele.
- Micose das dobras.
- Micose das mãos.
- Micose dos pés (forma escamosa, hiperqueratótica, intertriginosa, disidrótica).
- Onicomicose (distal, superficial, proximal).
Classificação clínica:
- A forma apagada se manifesta por descamação nas dobras interdigitais III-IV dos pés. Uma leve descamação também pode ocorrer na sola e nas superfícies laterais dos pés.
- A forma intertriginosa manifesta-se por hiperemia nas pregas interdigitais dos pés, podendo também ocorrer o aparecimento de bolhas que provocam a formação de erosões e fissuras. Coceira e queimação marcadas subjetivamente.
- Com uma forma disidrótica, bolhas agrupadas aparecem na pele dos arcos e nas superfícies laterais dos pés. Mais frequentemente, eles ocorrem em pele saudável, aumentam de tamanho, se fundem e formam bolhas maiores com várias câmaras. Quando as bolhas se abrem, formam-se erosões.
- A forma escamoso-hiperceratótica caracteriza-se por espessamento local ou generalizado do estrato córneo das faces lateral e plantar dos pés. As áreas afetadas da pele são cobertas por pequenas escamas semelhantes a farelo. A descamação é especialmente perceptível nas dobras cutâneas. As rachaduras causam dor ao caminhar.
A classificação clínica é muito conveniente do ponto de vista prático para determinar outras táticas de tratamento e monitorar o paciente.
Com base no quadro clínico da doença, pode-se julgar o agente causador da doença. Por exemplo, a forma disidrótica geralmente ocorre com o pé de atleta causado por Trichophyton mentagrophytes var. interdigitale, a forma escamosa-hiperqueratótica é mais frequentemente associada ao T. rubrum, o curso crônico e o processo generalizado são característicos dos fungos oportunistas Candida spp. e Aspergillus.
Complicações da micose dos pés
- Alergia a fungos.Sob a ação dos fungos, forma-se uma sensibilização polivalente, ou seja, o corpo torna-se mais sensível aos resíduos do fungo, que nos são estranhos e são alérgenos fortes. O corpo reage de forma mais aguda, o que se manifesta por várias erupções e reações cutâneas, doenças crônicas de natureza alérgica, como o eczema cutâneo. É possível desenvolver ou piorar o curso de patologias como asma brônquica, dermatite alérgica, dermatite seborreica e psoríase. Além disso, uma pessoa pode desenvolver complicações alérgicas ocupacionais e intolerância a medicamentos com mais frequência.
- pioderma- doenças pustulares da pele (celulite, linfangite, flegmão e osteomielite dos ossos do pé), que podem levar a feridas cutâneas profundas e que não cicatrizam a longo prazo. A piodermite é causada pelo fato de as bactérias penetrarem facilmente através de erosões e rachaduras na pele (a "porta de entrada da infecção"). Ao mesmo tempo, a temperatura sobe, aparecem fraqueza, mal-estar, o que requer correção cirúrgica imediata.
- Aumento de complicações viraisna forma de verrugas devido à presença de hiperceratose e rachaduras. O motivo é uma violação da função protetora da pele, pelo que ela se torna mais suscetível a qualquer infecção, inclusive viral.
- Diminuição geral da imunidadee microcirculação prejudicada nas extremidades inferiores em pacientes com doenças somáticas concomitantes, como diabetes mellitus e varizes.
- Propagação da doença para as unhas e pele das mãos.Com fungos nas unhas, ocorre sua deformação, pode ocorrer o aparecimento de unha encravada, panarício (inflamação purulenta dos tecidos dos dedos), paroníquia (inflamação do rolo periungueal) e descolamento completo das placas ungueais.
- Deterioração na qualidade de vida.As formas agudas de micose dos pés são dolorosas, dificultam o uso de calçados e, com o desenvolvimento de linfadenite, são acompanhadas de problemas de saúde geral e febre.
Diagnóstico de micose dos pés
O diagnóstico da micose dos pés é baseado nas queixas do paciente, anamnese, quadro clínico e resultados laboratoriais. As micoses dos pés estão entre aquelas doenças que requerem necessariamente um estudo laboratorial para confirmar o diagnóstico clínico.
O principal método de confirmação do diagnóstico de micose no pé é o exame microscópico e a cultura. O material são escamas de pele, que são raspadas da lesão na pele com bisturi ou vidro, com menos frequência é usado um teste adesivo.
Diagnóstico laboratorialmicoses inclui exame microscópico e cultural do material para fungos. O exame microscópico é um método expresso para diagnosticar um patógeno, o que permite revelar a estrutura dos fungos em poucas horas. Com o exame microscópico, é possível detectar elementos do fungo na forma de filamentos de micélio e esporos. A desvantagem do método é que é possível obter resultados falsos positivos e falsos negativos, o que depende de muitos fatores: a técnica de retirada do material, as características de armazenamento e transporte, etc.
O método cultural é o método diagnóstico mais preciso que permite identificar o tipo de fungo para a nomeação da terapia patogenética. Para se preparar para a análise, o paciente não é recomendado para usar qualquer agente antifúngico por conta própria por 1 mês.
Ao prescrever a terapia antifúngica sistêmica, recomenda-se a realização de um exame de sangue bioquímico para determinar o nível de bilirrubina, AST e ALT devido à necessidade de controlar a função do fígado e das vias biliares, bem como para prevenir possíveis complicações.
Diagnóstico diferencial das micoses nos pés:
- A forma escamosa é diferenciada de psoríase, eczema, ceratodermia.
- A forma interdigital é diferenciada de impetigo, assaduras e candidíase.
- A forma disidrótica é diferenciada da pustulose palmar-plantar.
Tratamento de micose dos pés
O tratamento deve ser realizado sob a supervisão de um dermatologista.
A principal tarefa na luta contra a micose dos pés é a sua detecção atempada, reconhecimento e tratamento antes do desenvolvimento de fungos nas unhas, que requerem uma terapia mais longa e complexa (terapia antimicótica sistémica). Ao mesmo tempo, é importante ter medicamentos eficazes que correspondam às características clínicas modernas das micoses do pé.
Antes de prosseguir com o tratamento da doença, o dermatologista escolhe entre as opções de tratamento possíveis. Na maioria dos casos, preparações tópicas são prescritas. A base do tratamento é o uso de agentes antimicóticos com efeitos diversos. Estimulantes da circulação sanguínea e medicamentos também são usados para eliminar os principais sintomas:
- Agentes antifúngicos para terapia externa: cremes, pomadas, géis, etc. Eles são aplicados externamente 1-2 vezes ao dia durante 4 semanas.
- Com hiperceratose significativa dos pés, a terapia esfoliante é realizada preliminarmente: 1 vez ao dia por 3-4 dias, que atua como ceratolítico, ou seja, remove a camada áspera, preparando a pele e melhorando a penetração dos antifúngicos no derme.
- Na presença de bolhas, o fukortsin é usado, a solução é aplicada externamente 1-2 vezes ao dia por 2-3 dias. Em seguida, prescreva preparações combinadas 2 vezes ao dia externamente por 7 a 10 dias.
- Com coceira intensa, são prescritos anti-histamínicos: 0, 001 g 2 vezes ao dia por via oral por 10 a 15 dias.
- Desinfecção de sapatos 1 vez por mês até a cura completa, pode-se usar um spray, cujo princípio ativo é o metossulfato de undecilenamidopropiltrimônio.
- Se as placas ungueais forem afetadas, a terapia antimicótica sistêmica é obrigatória com uma das seguintes substâncias: terbinafina, cetoconazol, itraconazol, fluconazol por via oral por 3 a 4 meses. Esta terapia requer observação de um dermatologista, pois o autotratamento pode levar a complicações nos órgãos internos, principalmente fígado, vias biliares, estômago, bem como à ineficácia da terapia e à formação de resistência ao tratamento.
É necessário tratar a micose do pé, pois se o fungo se instalou na pele, sem tratamento não irá a lugar nenhum, o que significa que os resíduos do fungo sempre entrarão nos tecidos e no sangue circundantes, causando sensibilização do corpo e o desenvolvimento de doenças crônicas de natureza alérgica.
A presença de um fungo indica uma diminuição da imunidade, e a pele danificada pela micose praticamente não desempenha função protetora. Assim, todas as condições são criadas para a fixação de uma infecção bacteriana concomitante.
Um paciente com micose nos pés é uma fonte ativa de infecção para outras pessoas e principalmente para os familiares; portanto, o tratamento nesse caso é um meio eficaz de prevenir uma infecção fúngica entre parentes saudáveis e pessoas ao redor.
Um ambiente favorável para o desenvolvimento de uma infecção fúngica na pele dos pés é um ambiente úmido, por isso você deve tentar manter a pele dos pés sempre seca. Para isso, todas as noites é necessário lavar os pés com sabonete e secar a pele com papel toalha descartável, prestando atenção especial ao espaço entre os dedos.
Previsão. Prevenção
O prognóstico das micoses de pele depende muito do estágio da doença em que o tratamento foi iniciado. Portanto, percebendo alterações na pele, não se deve adiar a visita ao médico. Com tratamento oportuno e adequado da micose dos pésprevisãofavorável: há cura completa da infecção fúngica, o paciente se recupera.
Se não for tratado, o fungo pode levar a complicações que não só deformam o formato das unhas, mas também afetam o estado do corpo como um todo.
A prevenção pública envolve o tratamento de locais públicos: banhos, saunas, piscinas, chuveiros. Pisos, estoque e utensílios domésticos devem ser desinfetados. O pessoal e as pessoas que frequentam banhos públicos, saunas, etc. devem submeter-se a exames preventivos regulares.




















